在当今社会,随着生活方式的改变和人口老龄化的加剧,糖尿病已成为全球范围内一个不可忽视的公共卫生问题,据世界卫生组织报告,全球约有4.63亿成年人患有糖尿病,这一数字预计到2030年将进一步增加至5.78亿,糖尿病不仅影响患者的日常生活质量,还可能引发一系列并发症,如心血管疾病、神经病变、肾衰竭等,严重威胁患者健康,如何有效控制血糖水平,成为糖尿病患者及其医疗团队关注的重点,本文将探讨在糖尿病管理中,哪些药物具有较好的降糖效果,并分析其作用机制及使用注意事项。
一、糖尿病药物分类及作用机制
糖尿病治疗药物主要分为以下几大类:
1、口服降糖药:
磺酰脲类(如格列吡嗪):通过刺激胰岛β细胞分泌胰岛素来降低血糖。
格列奈类(如瑞格列奈):快速促进胰岛素分泌,适用于餐后高血糖。
双胍类(如二甲双胍):通过减少肝脏葡萄糖输出和增加外周组织对胰岛素的敏感性来降糖,是目前最常用的口服降糖药之一。
α-葡萄糖苷酶抑制剂(如阿卡波糖):抑制小肠黏膜刷状缘的α-葡萄糖苷酶以延缓碳水化合物的吸收,降低餐后高血糖。
SGLT2抑制剂(如达格列净):促进尿中葡萄糖排泄,同时具有减轻体重和血压的额外益处。
GLP-1受体激动剂(如利拉鲁肽):通过模拟人体自然产生的GLP-1激素,刺激胰岛素分泌并抑制胰高血糖素释放,同时具有减轻体重的作用。
2、注射用药物:
胰岛素:分为速效、中效、长效及预混胰岛素,根据患者具体情况选择合适的注射时间和类型以控制血糖。
GLP-1类似物:如艾塞那肽等,通过注射方式给药,作用机制与GLP-1受体激动剂相似,但通常为每周或每月注射一次的长效制剂。
二、药物选择与个体化治疗
有效的降糖治疗需根据患者的具体情况进行个体化选择,以下是一些关键考虑因素:
患者类型:1型糖尿病患者需依赖外源性胰岛素治疗;2型糖尿病患者则多采用口服药物结合生活方式调整。
血糖水平:对于高血糖患者,初期治疗可能包括多种口服药物联合使用或加用胰岛素以快速控制血糖。
并发症风险:存在心血管疾病风险的患者更倾向于使用具有心血管保护作用的SGLT2抑制剂或GLP-1激动剂。
体重管理:对于超重或肥胖的糖尿病患者,SGLT2抑制剂和GLP-1激动剂不仅能降糖,还能帮助减轻体重,是理想的选择。
患者依从性:考虑到注射治疗的便利性和患者的接受度,对于依从性较差的患者,可考虑使用长效GLP-1类似物等注射药物。
三、药物使用的注意事项与监测
1、监测血糖:无论使用何种药物,定期监测血糖水平都是必不可少的,这有助于及时调整治疗方案,防止低血糖发生。
2、饮食与运动:药物治疗应与健康饮食和规律运动相结合,形成综合的糖尿病管理策略。
3、注意不良反应:部分降糖药物可能引起低血糖、胃肠道不适、体重变化等副作用,患者应了解并注意这些不良反应,必要时咨询医生调整用药方案。
4、定期复诊:定期到医院进行复查,包括血糖、血脂、肾功能等指标的检测,以及时发现并处理可能出现的并发症。
5、教育与管理:患者应接受糖尿病教育,了解疾病知识及自我管理技巧,提高治疗依从性。
四、未来展望与新药研发
随着科技的进步和医学研究的深入,糖尿病治疗领域正不断涌现出新的药物和治疗手段,基于人工智能的个性化治疗方案、新型口服胰岛素制剂、以及针对特定遗传变异开发的药物等,都在为糖尿病患者带来新的希望,我们期待更多安全、有效、便捷的降糖药物能够问世,为糖尿病患者提供更加全面和个性化的治疗方案。
糖尿病是一种需要长期管理的慢性疾病,科学合理的用药是控制血糖、减少并发症风险的关键,在选择和使用降糖药物时,应综合考虑患者病情、药物特性及个人偏好等因素,实施个体化治疗方案,加强患者教育、促进医患沟通、以及持续关注新药研发动态,对于提高糖尿病管理水平至关重要,通过综合施策、科学用药,我们能够更好地帮助糖尿病患者改善生活质量,减少疾病负担,迎接更加健康的生活。






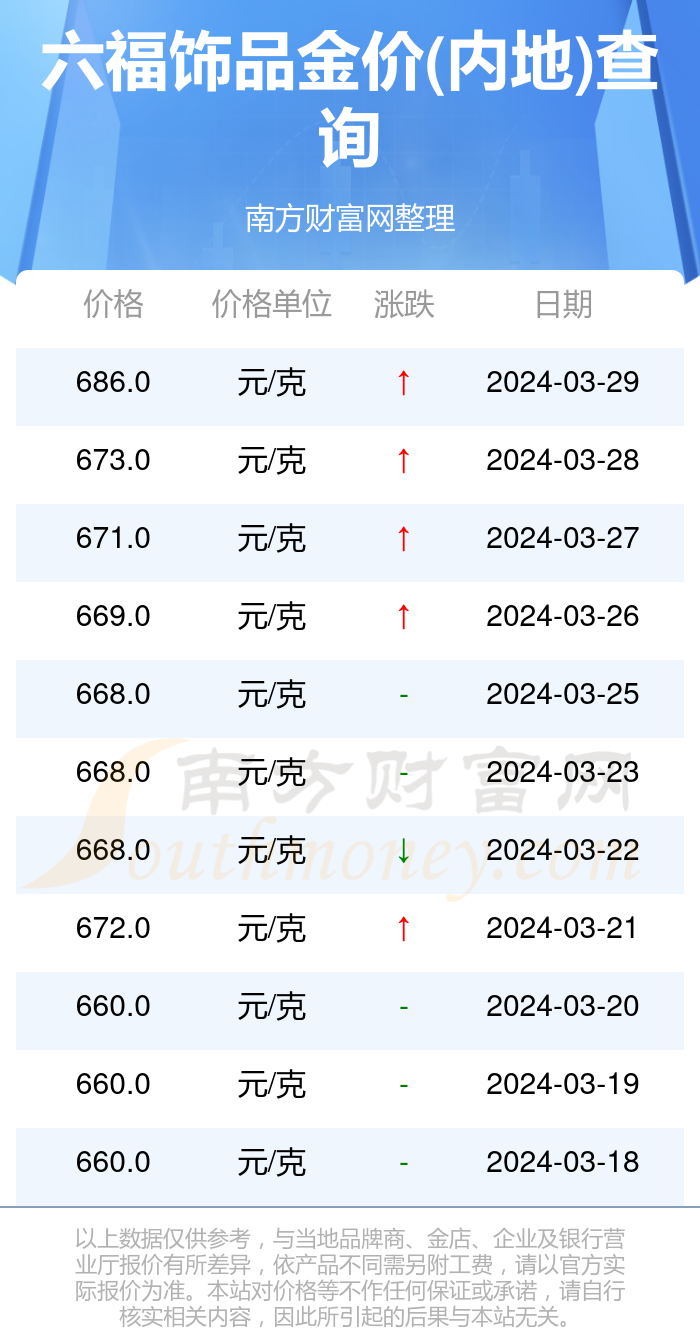

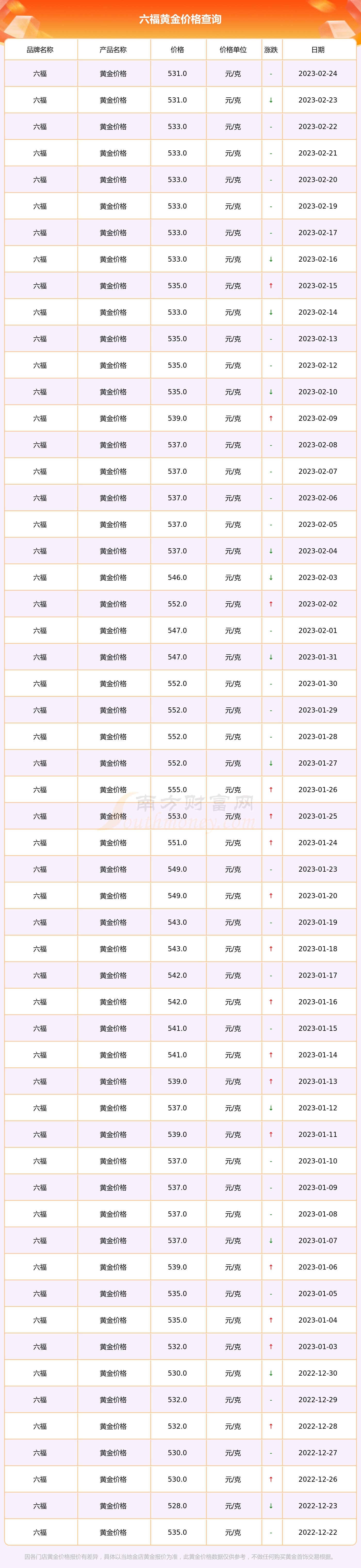
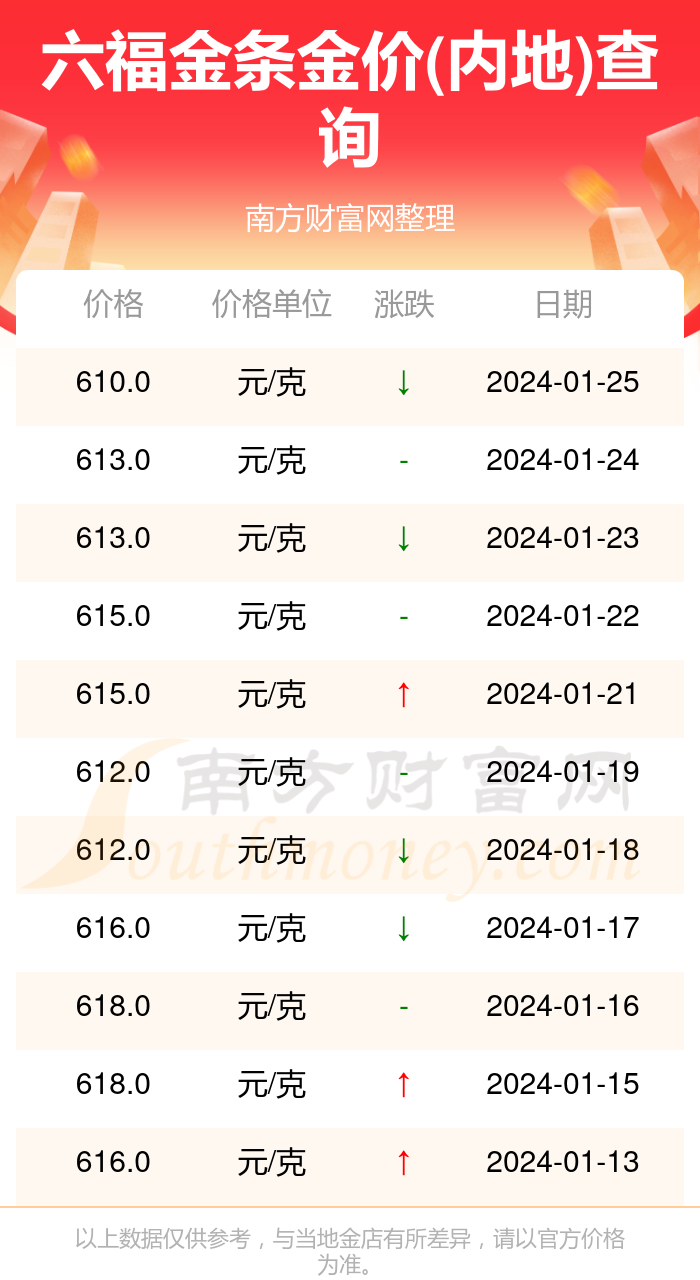


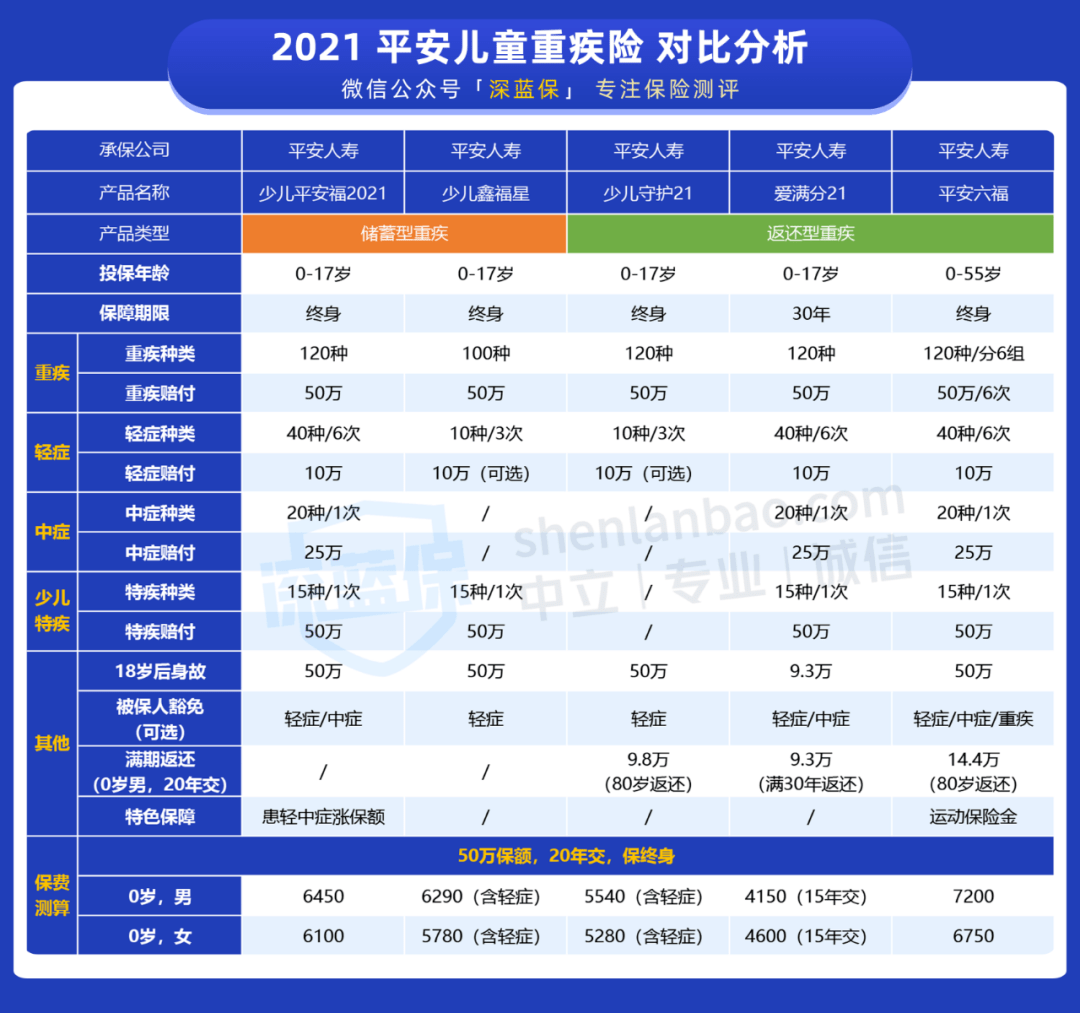
 京公网安备11000000000001号
京公网安备11000000000001号 鲁ICP备09025279号-1
鲁ICP备09025279号-1
还没有评论,来说两句吧...